Un leonés desvela cómo resiste una bacteria hospitalaria
El leonés Juan Hermoso y su equipo del CSIC en Madrid han desvelado cómo se desencadena la resistencia de la bacteria hospitalaria ‘Pseudomonas’, un patógeno considerado crítico por la OMS. El equipo ha logrado determinar la estructura atómica de la enzima Slt..

Algunos miembros del equipo de Juan Hermoso. Mayte Batuecas, primera firmante del artículo, Martín Alcorco, Alejandra Carriles, Pablo Fernández, Juan Hermoso y Siseth Martínez. DL
carmen tapia | león
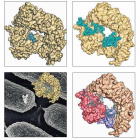
Investigadores del Consejo Superior de Investigaciones Científicas (CSIC), encabezados por el leonés Juan Hermoso (San Martín del Camino, 1964) es el primero en desvelar nuevos datos sobre el mecanismo de resistencia en Pseudomonas aeruginosa, una bacteria multirresistente de gran incidencia en los hospitales y responsable de infecciones pulmonares y respiratorias. El trabajo, publicado en los Proceedings of the National Academy of Sciences (PNAS) describe las bases moleculares por las que la bacteria resiste a los antibióticos. El hallazgo es posible por la utilización de la cristalografía de rayos X que determinó las estructuras tridimensionales de la enzima Slt en complejo con distintos fragmentos de la pared bacteriana, lo que permite diseccionar el mecanismo por el cual esta enzima contribuye a la resistencia de Pseudomonas.
¿Qué hace a estas bacterias tan resistentes? ¿Cómo se defienden ante el ataque de los antibióticos?. Juan Hermoso asegura que la razón está en el abuso de los antibióticos. «Esta resistencia está también asociada al mal uso de los antibióticos. Por ejemplo, en Estados Unidos, de los 40 millones de tratamientos anuales hospitalarios con antibióticos, 27 millones son innecesarios».
En ausencia de resistencia el antibiótico bloquea la síntesis de la pared, lo que conduce a la muerte de la bacteria. Sin embargo, en la bacteria resistente Pseudomonas, la enzima Slt es capaz de unirse a los fragmentos dañados de la pared bacteriana, unas fibras no unidas entre sí y con formas aberrantes, y empieza a cortarlas progresivamente en fragmentos más pequeños. Estos fragmentos son internalizados donde son reconocidos por un receptor que inicia la producción de un beta-lactamasa (enzima que degrada antibióticos beta-lactámicos) que, una vez exportada al exterior, eliminará los antibióticos de la pared bacteriana. «De este modo, el mecanismo de reconocimiento y lisis de la pared por Slt desencadena la respuesta de resistencia a los beta-lactámicos en Pseudomonas». El resultado para los pacientes es un mejor conocimiento de los mecanismos de resistencia y una alternativa para conseguir nuevos antibióticos que permitan acabar con la bacteria.
«Las enfermedades infecciosas son actualmente la segunda causa de muerte en el mundo y la tercera en los países desarrollados. Estudios recientes advierten que, de no tomarse una acción inmediata ya, el efecto de la resistencia antimicrobiana sería devastador y para el año 2050 sería responsable de unos 10 millones de muertes anuales, una muerte cada tres segundos». asegura Juan Hermoso.
La OMS ha elaborado una lista de bacterias para las cuales se necesitan antibióticos urgentemente. El grupo más crítico de todos incluye bacterias resistentes a múltiples fármacos que presentan una amenaza particular en hospitales y residencias de ancianos. Este grupo incluye Pseudomonas, Acinetobacter y varias Enterobacterias.
Junto al equipo de Juan Hermoso, Instituto de Químnica-Física Rocasolano del CSIC, han colaborado investigadores de la Universidad de Notre Dame (Indiana, USA).
Desde el descubrimiento de la penicilina en 1928, los antibióticos han sido una herramienta fundamental en el sistema de salud pública, salvando millones de vidas en todo el mundo. Hoy en día, sin embargo, la proliferación de bacterias ressitentes «está revirtiendo los extraordinarios avances obtenidos en los pasados 80 años. Así, la elección de fármacos para el tratamiento de muchas infecciones bacterianas es cada vez más limitado, costoso y, en algunos casos, inexistente. La crisis actual implica que muchos antibióticos no son ya efectivos incluso contra las más simples infecciones». A medida que aumentan las cepas bacterianas resistentes a mayor número de antibióticos, perdemos además muchos de los avances de la medicina moderna, como pueden ser los implantes, las cesáreas, el trasplante de órganos y el tratamiento del cáncer, cuya seguridad depende de nuestra habilidad para tratar las infecciones bacterianas que puedan surgir tras la intervención quirúrgica».